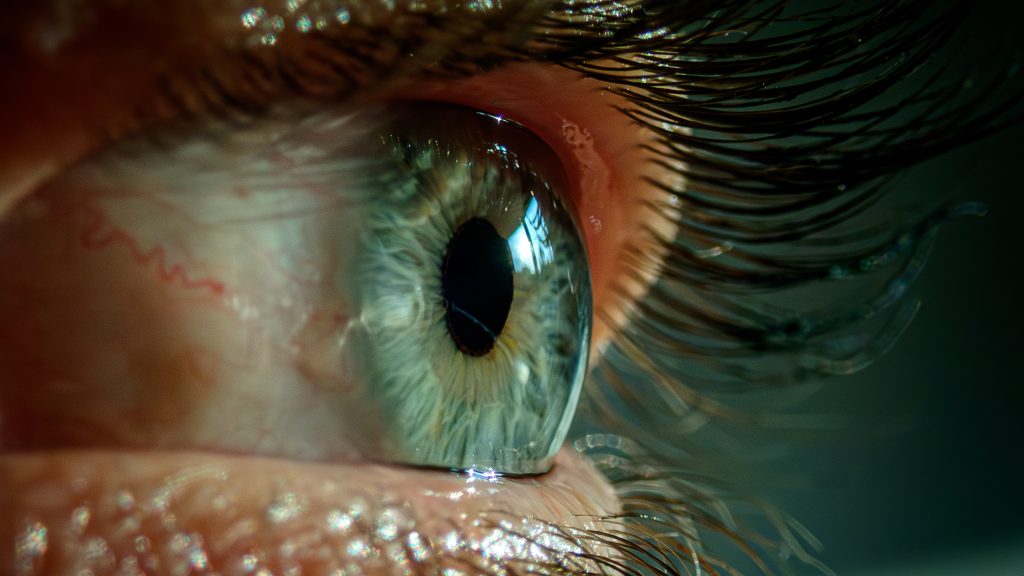
Egy friss tanulmányban olyan új őssejt-transzplantációs eljárást mutatnak be, amely jelentősen javította három, súlyos szaruhártya-károsodással küzdő ember látását – írja a ScienceAlert. A Japánban végzett klinikai kísérlet a maga nemében egyedülálló, és jelentős előrelépést jelent az őssejtkutatásban.
Két évvel a műtét után nem merültek fel jelentős biztonsági aggályok, és kívülről nézve mindhárom szaruhártya jóval átlátszóbbnak tűnt, mint korábban. A vizsgálatban négyen vettek részt, mindegyik alany limbális őssejt-deficienciában (LSCD) szenvedett, amely a szaruhártyán hegszövet felhalmozódásával jár.
Amennyiben a szaruhártyát ablakként képzeljük el, a limbus jelenti a keretet. A keret rengeteg olyan őssejtet tartalmaz, amely a szaruhártya elhasználódott egységeit képes pótolni, így tartva tisztán az üveget. Amennyiben az őssejtkészlet nem elég éber, fokozatos látásvesztés lép fel.
Ma már a hegszövet eltávolításával kezelhető az LSCD, amennyiben az csak az egyik szemet érinti, ilyenkor az egészséges szem szaruhártyájának egy szeletével helyettesíthetik a műtött részt. Ha azonban a limbális őssejtek elvesztése mindkét szemre kiterjed, donorra van szükség.
A világszerte a mintegy 12,7 millió, szaruhártyával kapcsolatos látásvesztéssel küzdő beteg közül csak minden 70. ember számára áll rendelkezésre transzplantáció, ráadásul az átültetések után is fennáll a kilökődés kockázata.
Ezeket a mindenre képes egységeket az emberi test sejtjeiből hozzák létre, miután visszaprogramozzák őket embrionális állapotba, korlátlanul szaporodnak, és képesek bármilyen típusú felnőtt emberi sejtté alakítani magukat. 2023-ban amerikai kutatók bejelentették, hogy limbikus őssejtek segítségével két szaruhártya-károsodott beteg látását sikerült helyreállítaniuk.
Most a japán Oszakai Egyetemi Kórház munkatársai egy lépéssel tovább mentek, és egészséges emberi vérsejtekből származó iPSC-ket használtak a látás javítására. Az iPSC-ket szaruhártya-hámsejtekké (iCEPS) formálták, ezeket pedig a hegszövet eltávolítása után a páciensek szaruhártyájára ültették át, majd védő lencsével egészítették ki őket.
Mintegy hét hónappal a transzplantáció után mind a négy beteg látása javult, egy évvel később azonban a negyedik, a legsúlyosabb látásvesztéstől szenvedő páciens elváltozása visszafejlődött. A legjobb eredményt az első és második páciens, egy 44 éves nő és egy 66 éves férfi esetében észlelték.
A kutatók azt gyanítják, hogy a harmadik és negyedik betegnél a transzplantációra adott immunválasz miatt maradt el a hasonló mértékű javulás. Az alanyok egyike sem kapott immunszuppresszív gyógyszereket a szteroidokon kívül.
A kutatók korábban már használtak a páciensek saját bőréből származó iPSC-ket a makula degenerációjában szenvedők látásának helyreállítására, de ez az első alkalom, amikor a látásvesztés más formájának kezeléséhez nem sajátsejtes megközelítést alkalmaztak. Noha az eredmények ígéretesek, fontos hozzátenni, hogy a hatásosság és biztonságosság felméréshez további vizsgálatokra lesz szükség.