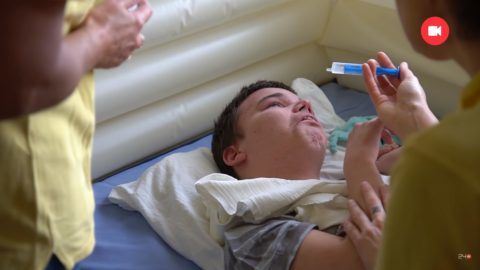
Mikor megérkeztünk, kiszaladt egy pólóban, és megkért, hogy várjunk. Azzal indokolta, hogy most ment el egy házaspár, akinek tegnap halt meg itt a gyereke.
Nehéz beszélgetés volt. Szükségem volt legalább negyedórára, hogy átálljak.
Sok ilyen van?
Mivel ez egy hospice-ház, gyakran előfordul, működésünk óta több mint 100 gyermek hunyt el a kísérésünk mellett. Volt már olyan is, hogy pár hónap alatt halt meg itt négy gyerek. Az az időszak megviselt mindannyiunkat, pedig az életvégi ellátás a munkánk része.
Évtizedekig dolgozott a Bókay Gyermekklinikán, majd a László kórházban onkológusként, hematológusként. Hetedik éve a Tábitha Ház orvos-igazgatója. Olyan történetek töltik ki a mindennapjait, amikről az átlagember tudni sem szeretne. Miért döntött úgy, hogy gyermekonkológus lesz?
Már medikusként tudtam, hogy gyerekgyógyászattal akarok foglalkozni. Arra is rájöttem, hogy van affinitásom a krónikus betegek iránt, ezért vese- és dialízisosztályon, aztán diabéteszesekkel és asztmásokkal dolgoztam, s közben megszerettem, hogy kapcsolatba kerülök a családokkal. A diploma megszerzése után egyből a klinikára kerültem, az ott töltött közel húsz év pedig nagyon jó iskola volt, ott tanultam meg az univerzális szemléletet, amit ma palliatív orvosként hasznosítani tudok. Tulassay Tivadar professzor és Bókay János, a klinika névadójának leszármazottja – ők voltak a mestereim.

Nagy nevek.
Iskolateremtő személyiségek, példaképek számomra ma is.
Az univerzalitás alatt a ma divatos szóval „holisztikusnak” nevezett szemléletre gondol, ami a beteget több nézőpontból vizsgálja?
Nevezhetjük úgy is, de az a lényeg, hogy nem egyes testrészek vagy szervek, hanem az ember gyógyítása a feladatunk. És a szervezetben minden mindennel összefügg. Jön valaki egy hematológiai vizsgálatra, és azt mondom: vetkőzzön le, meghallgatom. Vagy azt mondom egy daganatos gyereknek, hogy gombás a körme, és ezzel foglalkozni kell, vagy a fogait rendbe kéne hozni, pedig ez már nem feltétlenül tartozik a területemhez. Sőt, nemcsak a szervezetével, hanem az aktuális élethelyzetével is foglalkozom, mindez együtt adja ki a képet.
A gyermekonkológiának mik a sajátságai? Más a rákos daganat egy gyereknél, mint mondjuk 18 év fölött?
Sok esetben igen. A gyerekkori daganatok nemcsak fajtájukban és megoszlásukban mások, mint a felnőttkoriak, hanem a szövettani jellegzetességeikben is. Ha a leukémiát nézzük, a gyermekpopulációban a nyirokszervekben levő fehérvérsejtekből eredő, úgynevezett limfoid leukémia jellemző, annak is a heveny, akut változata; a leukémiás gyerekek hetvenöt százaléka ebben szenved. A gyerekekben többnyire a gyorsan osztódó, nagyon aktív daganatféleségek fordulnak elő.
Ez elég rossz hír.
Van jó és rossz oldala is. Mivel a gyerekek ráksejtjeinek sokkal élénkebb az anyagcseréje, érzékenyebbek a kemoterápiára és a sugárkezelésre is. Viszont ha ennek ellenére sem sikerül megállítani a daganatot, az gyorsabban tud végezni a beteggel. De például vastagbélrák kamaszkor előtt nincs. Tizenöt-tizenhat évtől lehet, de csak akkor, ha egy konkrét genetikai betegsége van a gyereknek, ilyenkor sajnos a DNS-be van kódolva már a születéskor, hogy a vastagbélben majd rák legyen. És például itt az univerzális szemlélet szerepe. Ha ilyen családot gondoz egy onkológus, és kiderül, hogy a felmenőknél ez előfordult, akkor a gyereket is szűrővizsgálatra kell vinni, tíz-tizenkét éves kor körül legkésőbb. Ha pedig daganatkezdemény van, kiveszik a vastagbelet megelőző jelleggel, és életben maradhat.
Tehát ha valaki születésekor genetikailag arra van determinálva, hogy később rákos legyen, a veszélyeztetett szervet eltávolítják megelőzésként? Angelina Jolie esete jut eszembe.
Emlőrák-génpozivitásnál a megoldás nem feltétlenül ez, mert az emlőt a közhiedelemmel ellentétben nem egyszerű teljesen eltávolítani; ránézésre jól körülhatárolt, de valójában igen bonyolult mirigyes szerv. Mindenesetre ma már nagyon felértékelődött a daganatszövet-bankok, a DNS-bankok szerepe, és egyrészt csakugyan sok mindent láthatunk előre, másrészt a genetika alapján jobban tudjuk célozni a terápiát is. Régebben, ha diagnosztizáltunk egy agydaganatot, elkezdtük a kemoterápiát; volt, aki alig reagált rá és gyorsan meghalt, és volt, aki nagyon jól reagált, teljesen meggyógyult. Ha ma elővennénk azt a szövettani blokkot, akkor egy genetikai vizsgálat révén látnánk, hogy a daganatok különböző altípusokba tartoznak, és eltérő terápiás lehetőségek rendelhetők hozzájuk.
Sok a rákos gyerek?
A Magyar Gyermekonkológiai Hálózat regisztere 1971 óta működik, nagy megbízhatósággal követhetők benne az adatok. Ebből az látható, hogy enyhén növekszik a rákos gyerekek aránya, de gyorsan hozzáteszem, nemcsak nálunk, hanem világszerte.

Ennek mi az oka? Életmódra nemigen vezethető vissza, mert a gyerek nem dohányzik, nem iszik.
De vannak szülei, és mint mondtam, a daganat sok esetben genetikai eredetű, vagy a szülőket ért behatások által befolyásolt. A veszélyeztető tényezők nem mind függnek össze az életmóddal. Az egyik, hogy a gyerekszülés egyre későbbre tolódik. Ha az anya életkora terhességkor a 35 évet meghaladja, akkor már genetikai vizsgálatra van szükség, mert idősebb szülőknél nagyobb a fejlődési rendellenesség, s akár a daganatos betegségek kialakulásának kockázata. Azon kívül mindannyiunkat érint, hogy nő a környezetszennyezés, a növényalapú élelmiszerekben növekszik a rovarirtó szerekből származó peszticid-maradványok mennyisége; egyre több tartósítószert fogyasztunk, ráadásul vékonyodik az ózonpajzs, ezért növekszik az UV-sugárzás is. És ezek a tényezők összeadódhatnak.
Milyen arányban gyógyulnak a daganatos gyerekek?
Ha az összes daganatfélét együtt nézzük, körülbelül 80–85 százalékban. Ami nagyon jó arány, tekintve, hogy felnőttkorban ez a ráta jelenleg hatvan százalék alatti. Persze a különféle daganatok közt differenciálni kell. Az agydaganat gyógyulási esélye egy év alatti gyerekeknél, sajnos, mindig tíz százalék körüli vagy az alatti. De van olyan fiatalkori leukémia, aminek a gyógyulási rátája nagyon magas, 98 százalék körül van. A nyirokmirigyrákok közül a Hodgkin-limfoma 95 százalékos eséllyel gyógyítható.
Akkor a munkája során rengeteg sikere van.
Mi az, hogy siker?
A múlt héten a Facebook-oldalán böngésztem a hozzászólásokat, és belefutottam például olyanba, hogy „köszönöm, doktor úr, a gyerekem életét.” Jó lehet ilyeneket olvasni.
Egy rákos diagnózis és az azt követő hosszas küzdelem után azt mondani a szülőnek, hogy a gyerek meggyógyult, persze, ez nagy boldogság. Sok-sok ilyenben volt részem eddigi pályafutásom során, hiszen döntő többségben a gyerekek meggyógyulnak.
És ha nem a gyógyulás felől nézzük a statisztikát?
Akkor azt mondhatjuk, hogy száz gyerekből húszat elveszítünk.
Amikor kiderül, hogy nem lehet segíteni, ki az az ember, aki leül a szülővel és ezt elmondja neki?
Például én, hiszen az onkológusnak ez is a munkája része. Ahogy az első diagnózis közlése is; megjegyzem, a kutatások szerint arra emlékeznek később leginkább a szülők, és abból is csak néhány momentumra. Szerencsére a mai fiatal orvosok már kapnak kommunikációs képzést is a rezidensi időszakban, a gyermekonkológiai szakvizsga képzési tervében pedig van kommunikációs és palliatív blokk. Ez régen nem volt. Pedig az ilyen kommunikáció egy részét tanulni kell, kicsit még magam is tanulom.

Lehet ezt egyáltalán jól csinálni?
Attól függ, mi a cél. Ha az, hogy egyáltalán ne okozzunk fájdalmat, akkor nem. Ha az a cél, hogy a lehető legkíméletesebb módon legyünk őszinték, akkor igen.
Lehet persze hazudni, és orvosok közt is van, aki úgy véli: amíg a legkisebb remény is megvan, ne mondjunk semmi rosszat. Én ezzel nem értek egyet.
Amúgy is, a szülő nem mindig azt hallja, amit valójában mondunk, hiszen rengeteg védekező lelki mechanizmus működik. A kutatások szerint az úgynevezett iniciális beszélgetéseknek, amikor a diagnózist először közöljük, nagyjából 15 százaléka marad meg a szülők emlékezetében. „Igen, ez egy daganatos betegség, van esély a gyógyulásra, bár előfordulhat, hogy nehéz menet lesz…”, ebből némelyik szülő csak annyit hall meg, hogy gyógyulás, a gyerekemet meg fogják gyógyítani, nincs nagy baj. Persze, van, amikor egy daganatos betegségbe történő visszaesés derült égből jön, de az esetek többségében vannak előjelek, és ezeket mondani kell: „sajnos, úgy látjuk, beindult egy negatív folyamat, megpróbáljuk elhárítani, de nem biztos, hogy sikerül.”
Fokozatosan adagolják a rossz hírt?
Nem is lehet másként, mivel mi is lépésről lépésre szembesülünk a folyamattal, és minden fontos állomásnál tájékoztatni kell a szülőt. Nemcsak arról, hogy mi a helyzet, hanem a lehetséges kimenetelről is. De meg kell választani, és akár meg is szervezni a szituációt. Előfordul, hogy mindent azonnal akarnak tudni, és ez teljesen érthető. „Doktor úr, nem jött meg a szövettan?” És van olyan, hogy kezemben az eredmény, és látom, hogy nagy a baj. És a telefonban elmondhatnám a nyers tényeket, vagy ilyen szavakat, hogy rabdomiosarcoma, osteosarcoma, és az anyuka egy következő álmatlan éjszakában guglizná a szakkifejezéseket. Inkább azt mondom, nevezzük akár kegyes csúsztatásnak, hogy még pár dolognak utána kell néznem, jöjjön be esetleg a férjével vagy más kísérővel holnapra, én meg addigra összeszedek mindent, és átbeszéljük.
Miután elmondta, hogy nem tudják meggyógyítani a gyereket, egyből felkínálja a hospice ellátást?
Ez azért nem így működik, tehát nem mondunk olyat, hogy „sajnos, a beteget el fogjuk veszíteni, szóval tessék átfáradni a másik szobába, ahol a palliatív orvos várja önöket.” Az Amerikai Gyermekgyógyászati Akadémia 2002-es állásfoglalása szerint ezt már a kezdetkor fel kell ajánlani, attól függetlenül, hogy mi lesz a beteg további sorsa; a kuratív és a palliatív, tehát a gyógyító és a tüneteket enyhítő terápiának párhuzamosan kell haladnia. A palliatív kezelések rohamosan fejlődnek, és itt nemcsak az adott krónikus vagy akár élettel össze nem egyeztethető betegség tüneteinek csökkentésére gondolok, hanem mindenre, ami az életminőséggel összefügg. Ha valami komplex és holisztikus, akkor az a palliatív szemlélet, mert odafigyelünk arra is, hogy a betegnek ne viszkessen a lába, jól tudjon aludni, át legyen mozgatva, és még lelkileg is támaszt kapjon. Persze az is szempont, hogy ha látjuk, hogy a gyógyító terápiának nincs eredménye, adjuk át a terepet a palliatív ellátásnak. Nyersen fogalmazva: aktív kórházi ágyon meghalni sokkal rosszabb, mint hospice-házban vagy otthon. Ráadásul a gyógyulós betegeknek sem jó, ha ugyanabban a betegségben mellettük hal meg valaki. Pedig sajnos még mindig rengeteg példa van erre.

A kórházban lélegeztetőgépre tudják rakni a beteget, amikor már szükséges.
Persze, de kérdés, hogy mikor szükséges. Ha egy haldokló nem tud lélegezni vagy kihagy a szíve, akkor lehet trükközni lélegeztetőgéppel, újraélesztéssel, de ezzel mit is csinálunk azon kívül, hogy húzzuk az időt? És ha valakit rátettek egy lélegeztetőgépre, akkor nagy kérdés, hogy mikor lehet lekapcsolni.
Biztos, hogy mindig sikerül jól eltalálni azt a pontot, amikor nem folytatják a gyógyító kezelést?
Ez az egyik legnagyobb és legnehezebb dilemma az orvoslásban, különösen a gyermekonkológiában. Még felnőtt betegek kapcsán is hatalmas a hozzátartozói nyomás, ráadásul mindenkinek van még valami ötlete, a laikusoknak is, de akár orvosoknak is. Volt kollégám, aki azt mondta: Gábor, próbáljuk meg még a transzplantációt, de én tudtam, hogy ez egyszázaléknyi valós eséllyel sem kecsegtet, viszont további szenvedésekkel járhat, szóval azt feleltem, ne bántsuk inkább.
És ezt lehet persze úgy is fordítani, hogy nem tettem meg mindent. Valójában nem tettem meg azt, amivel csak ártottam volna.
Természetesen a döntés mindig a szülővel és a gyermekkel közösen történik. A kérdésére válaszolva: nem mindig sikerül jól eltalálni azt a pontot, de nem olyan értelemben, hogy a kelleténél hamarabb hagynánk abba a gyógyító célzatú kezelést. Az viszont sajnos gyakran előfordul, hogy tovább macerálják a beteget kilátástalan terápiákkal, még akkor is, amikor inkább arra kellene koncentrálni, hogy a hátralevő ideje legyen minél könnyebb.
Gondolom, gyerekek esetében nemcsak a hozzátartozók, hanem a társadalom nyomásával is számolni kell.
Talán emlékszik, tavalyelőtt volt az angliai eset, még Donald Trump és Ferenc pápa is segíteni akart, éles társadalmi vita lett belőle, tüntetett a tömeg a kórház előtt, hogy miért hagynak egy gyermeket meghalni. Az egészségügyi dolgozók fenyegetéseket kaptak, és számon kérték tőlük, miért nem tesznek meg mindent. Miközben biztos, hogy mindent megtettek. Hát azért csak ne gondoljuk már azt a világ orvostársadalmáról, hogy hagynának meghalni egy gyereket, ha lehet gyógyítani! Egyszerűen van olyan, hogy a lehetőségek végére érünk, annak ellenére, hogy tényleg gyorsan fejlődik az orvostudomány. Amerikában évente 500 ezer gyereknél diagnosztizálnak életet veszélyeztető vagy megrövidítő állapotot. Körülbelül huszonötezer gyerek meg is hal betegségben.
Huszonötezer kudarc, huszonötezer tragédia. Meg lehetett volna őket menteni? Nem hiszem.
Magyarországon nagyjából ugyanez az arány a lakosság létszámához képest, tehát egy évben közel hétszáz gyereket valamilyen betegség miatt veszítünk el.
Hányan kapnak közülük szakszerű palliatív kezelést?
Nagyon kevesen.
Hány beteg-férőhely van a Tábitha Házban?
Öt.
És ez a legnagyobb gyermekhospice-ház Magyarországon?
Ez az egyetlen, pillanatnyilag. Persze nem mindenkinek kellene ilyen intézmény, ez csak egy lehetőség. A rendszernek kéne kiépülni, meg a szemléletnek, hogy az ilyen helyzetbe jutott család érezhesse, hogy figyelnek rá, és mikor bekövetkezik az elkerülhetetlen, el tudják dönteni, hol történjen. Ha otthon, adjunk meg ehhez mindent: eszközöket, szakszemélyzetet. Ha itt, akkor előre tisztázzuk a szülőkel, hogy nem teszünk invazív lélegeztetőgépre senkit, illetve nem élesztjük újra.
Van egy kis szuterén az alsó szinten, ahol együtt lehet a család, és csak akkor megy be hozzájuk a nővér, amikor kérik. Sokszor úgy történik a haláleset, hogy a többi gyerek odafent játszik, és nem vesznek észre semmit. Van egy diszkrét külön kapu, ahol a halottszállító be tud jönni és el tud menni anélkül, hogy feltűnne bárkinek is.
Az ügyeletes nővér lemegy segíteni egy életvégi ellátásnál, aztán feljön a lépcsőn, kitörli a könnyeit, mert mi is emberből vagyunk, aztán mosolyogva megy mesét olvasni vagy ebédet adni a többi gyereknek.

Akik szintén meg fognak halni?
Nem feltétlenül, hiszen az életvégi ellátás csak az egyik feladatunk. Olyan családok jönnek, ahol a gyerek valamilyen, a tudomány jelenlegi állása szerint gyógyíthatatlan betegségben szenved. Ez lehet nagyon hosszú lefolyású krónikus betegség is, és a gyerekeink többsége ilyen. Van mentesítő ellátásunk, az egész napos ápolást igénylő esetekben átvesszük egy időre a gyereket, hogy a szülők pihenhessenek. De van úgynevezett tranzitellátás is olyan családoknak, ahol hosszú kórházi kezelés után speciális otthoni ápolásra van szükség: itt megtanítjuk mindazt, ami a biztonságos ellátáshoz kell. Van olyan szülő, aki úgy hozza ide a gyerekét, hogy már nem is hitt benne, hogy valaha még játszani és nevetni látja.
Ez nem valami komor intézmény,
a légkör kifejezetten derűs, hiszen nem a szenvedésről meg fájdalomról szól a hospice, hanem az abból való szabadulásról.
Szóval nem sajnálja, hogy lecserélte a több évtizedes gyógyító orvoslást a palliatív tevékenységre.
Nem, mert nem is gondolom úgy, hogy lecseréltem volna. Mi az, hogy gyógyítás? Nálunk sem halhat meg az, akinek még nem jött el az ideje. És nem halhat meg egy gyógyíthatatlan beteg sem valamilyen gyógyítható szövődmény miatt. Ha időben észreveszem, hogy mikor kell beültetni gyomorszondát, mert különben a gyerek félrenyelhet és tüdőgyulladást kaphat, azzal is gyógyítok. Az életminőség javulása, a kínzó tünetek enyhítése vagy megszüntetése sok esetben elodázza a véget. De nem kinyújtani akarjuk az életidőt, hanem széppé tenni, ezen dolgozik az egész team, a pszichológustól a nővéreken, gyógytornászon át az önkéntesekig. Sajnos sokak fejében még mindig úgy van, hogy a rákos betegség végstádiuma egyenlő a kínhalállal, de ennek nem kell így lennie, hiszen ma már megoldható, hogy egy beteg komfortérzetét az utolsó másodpercig fenntartsuk.
Ha egy gyerek nem fog meggyógyulni, azt neki is megmondják?
Nagyon sokszor nem is kell megmondani, csak az igazat válaszolni a kérdéseire. Volt itt egy nagyfiú pár éve karácsonykor, visszaeső daganatos, kórházból vettük át. Ahogy ment előre a betegsége, lebénult. Morfintapaszt kapott a kórházban, mert a gerinccsatornát átrágta a tumor, és pokoli fájdalmai lettek volna, de nem mondták meg neki, miért kapja a tapaszt, és szegény azt hitte, hogy attól bénult le. Beszélgettünk, és megértette, hogy a betegsége halad előre, a tapaszra pedig szükség van. Egy alkalommal bementem hozzá, mosolygott; mondta, hogy nincs fájdalma.
Kérdeztem, nem érzi-e úgy, hogy haza tudna menni karácsonyra, mert ha igen, felkészítjük, beállítjuk, hogy ez lehetséges legyen. Váratlanul azt kérdezte: ez lesz az utolsó karácsonyom?
Mire visszakérdeztem: szerinted? Szerintem igen, felelte, és erre csak annyit kellett mondanom: ezért is lenne fontos, hogy otthon legyél.
És amikor diszkréten elmegy a házból a halottszállító, mit lehet kezdeni a szülőkkel?
Velük maradni. Lelkileg is, fizikailag is. Sokan furcsállják, de a szülők, akik itt vesztették el a gyereküket, visszajárnak a házba. És nemcsak azért, mert a pszichológusaink és önkénteseink gyászcsoportokat szerveznek, plusz van egyéni terápiás lehetőség. Nem egy esetben az történik, hogy a szülő később jelentkezik nálunk önkéntesnek. Minden tavasszal emlékezés-napot tartunk, ahol gyertyát gyújtanak a szülők, beszélgetnek; évről évre többen vagyunk. Amíg vártak rám, biztosan látták a kis kőkertet a bejáratnál, ahol színesre festett kis kövekre nevek vannak írva: ezeket a hozzátartozók festik meg és helyezik el. Az előbb felvetette, hogy mi az orvos sikere; én úgy gondolom, nemcsak az lehet siker, ha megköszönik a gyógyulást, hanem az is, ha olyan visszajelzés jön, hogy „sokat jelentett, hogy végig velünk voltatok, és utána is számíthattunk rátok.”

Mindig pozitív visszajelzéseket kap?
Nem. Dehogy. Van egy levél, amit különös gonddal őrzök. Kórházban dolgoztam, elvesztettünk egy beteget. Én úgy kommunikáltam, ahogy szoktam, és valahogy talán azt hittem, hogy e téren is jól csinálok már mindent. Miután a gyermek meghalt, minden kolléga kapott egy levelet, amiben a szülő idéz a szavakból, amiket mondtunk neki. Használtam olyan fordulatot, hogy statisztikailag mik az esélyek, a legtöbb esetben mi szokott történni.
Tényleg nem kizárt, hogy szerencsétlenül használtam ezeket a kifejezéseket, de ebbe kapaszkodott bele, és ahogy a veszteség miatti fájdalmából düh és vádaskodás lett, azt kívánta, hogy nekem is haljon meg a gyerekem.
Voltak persze más konfliktusaim életemben, de ez…
Ez különösen fájt.
Igen, de fontos az ilyen élmény is, nehogy azt higgyem magamról, hogy tévedhetetlen vagyok, és mindig mindent jól csinálok. Azóta is volt helyzet, hogy hibáztam a kommunikációban. Amikor eszembe jut az a levél, akkor eszembe jut az is, hogy a kimondott szónak milyen ereje van, és mekkora felelősség jól kommunikálni a szenvedő, aggódó szülővel. Egy ilyen pofon segíthet egyenesben tartani az embert. Vagy inkább alázatban, azt hiszem, ez a helyes szó.